BPPD; kortdurende bewegingsafhankelijke duizeligheid
BPPD (benigne paroxysmale positieduizeligheid) is een vorm van draaiduizeligheid die ontstaat bij een plotselinge verandering van de stand van het hoofd. Typische luxerende momenten zijn: omdraaien in bed, overeind komen uit bed, naar boven kijken (met hoofd in extensie, bijv. ophangen van de was, ramen zemen), voorover bukken en draaien van het hoofd (achterom kijken).
Benigne paroxysmale positieduizeligheid
BPPD (benigne paroxysmale positieduizeligheid) is een vorm van draaiduizeligheid die ontstaat bij een plotselinge verandering van de stand van het hoofd. Typische luxerende momenten zijn: omdraaien in bed, overeind komen uit bed, naar boven kijken (met hoofd in extensie, bijv. ophangen van de was, ramen zemen), voorover bukken en draaien van het hoofd (achterom kijken).
BPPD is de meest voorkomende oorzaak van (vestibulaire) duizeligheid. Het kan optreden na een periode met bedrust, schedeltrauma, griepperiode, neuritis vestibularis of operatie. In de helft van de gevallen is er echter in de voorgeschiedenis geen aanleiding voor de klachten te vinden.
Het pathofysiologisch mechanisme van BPPD is waarschijnlijk als volgt: Losgeraakte otoconia (calciumcarbonaatkristallen) van de utriculus komen terecht in een van de halfcirkelvormig kanalen (canalolithiasis) en klonteren samen tot een ‘clot’. Het kanaal wordt daardoor gevoelig voor standsverandering ten opzichte van de zwaartekracht: als het hoofd (en het aangedane kanaal) wordt gekanteld zal de clot zich naar het laagste deel van het kanaal bewegen en een endolymfestroming teweeg brengen. Dit leidt tot doorbuigen van de cupula en afbuigen van de haarcellen en tot een verhoogde activiteit in de afferente zenuw. De standsverandering van het hoofd wordt door de patiënt ten onrechte als een versnelling waargenomen en leidt tot draaiduizeligheid en nystagmus. De nystagmus is uitputbaar doordat bij herhaalde hoofdbewegingen de clot relatief snel uiteen zal vallen in kleine partikeltjes die vrij zweven in de endolymfe zonder endolymfestroming te veroorzaken. Als de clot zich vasthecht aan de cupula spreekt men van cupulolithiasis.
Meestal is sprake van een canalolithiasis van het posterieure kanaal (90% van de gevallen), veel minder frequent komt een canalolithiasis of cupulolithiasis van het horizontale kanaal voor, terwijl een canalolithiasis van het anterieure kanaal zeer zeldzaam is.
Symptomen
De duizeligheid die optreedt is in de regel een draaiduizeligheid, maar kan soms, zeker bij oudere mensen, worden beschreven als een licht, zweverig gevoel of een valneiging. De duur van de aanval varieert van enkele seconden tot hooguit 1 minuut. Vaak verdwijnen de klachten spontaan binnen enkele weken tot maanden, soms zijn ze slechts enkele dagen aanwezig. De duizeligheidsklachten kunnen typisch intermitterend optreden: een periode met klachten wordt afgewisseld met een klachtenvrije periode. Bij uitzondering worden gevallen gezien waarbij geen spontaan herstel optreedt en klachten jaren voortduren.
Diagnose
De diagnose BPPD van het posterieure semicirculaire kanaal (p-BPPD) wordt met hulp van de Dix-Hallpike manoeuvre gesteld. Hierbij wordt in zittende houding het hoofd 45º naar rechts (resp. naar links) gedraaid, waarna de patiënt snel op zijn rug wordt gelegd met het hoofd in iets afhangende stand. De Dix-Hallpike manoeuvre is positief wanneer duizeligheid én nystagmus kan worden opgewekt. Observatie van de oogbewegingen kan met het blote oog gebeuren, maar, beter nog, onder de Frenzelbril of met infrarood video.
Bij de Dix-Hallpike manoeuvre worden in feite twee kanalen getest: het ipsilaterale posterieure kanaal en het contralaterale anterieure kanaal. Op basis van de optredende duizeligheidsklachten en nystagmus valt te herleiden welk kanaal is aangedaan (Tabel 1).
De nystagmus bij een canalolithiasis van het posterieure kanaal heeft een aantal typische kenmerken:
1. draaiduizeligheid en nystagmus treden meestal na een latentietijd van enkele seconden op.
2. de duur van de nystagmus is korter dan een minuut, verdwijnt geleidelijk.
3. de nystagmus is voornamelijk rotatoir met de snelle fase gericht naar het onderliggende, aangedane oor (=geotroop), daarnaast is sprake van een upbeat (verticale) nystagmuscomponent.
4. herhalen van de manoeuvres leiden tot afname van de duizeligheid en de nystagmus (uitputbaarheid).
5. bij terugkeren naar de zittende positie treden een omgekeerde nystagmus en duizeligheid op die minder heftig zijn (omkeerbaarheid).
Bij canalolithiasis van het anterieure kanaal treedt bij de Dix-Hallpike manoeuvre een downbeat (verticale), meestal rotatoire nystagmus op. In de regel is de rotatoire nystagmus van het onderliggende oor af (= apogeotroop), maar deze kan wisselen.
De diagnose canalolithiasis of cupulolithiasis van het horizontale kanaal (h-BPPD) wordt met hulp van de ‘supine roll test’ gesteld. Hierbij ligt de patiënt op zijn rug en wordt het hoofd snel naar één zijde geroteerd, waarbij vervolgens de nystagmus wordt beoordeeld. Vervolgens wordt het hoofd langzaam teruggedraaid, waarna de andere zijde getest kan worden.
De nystagmus bij h-BPPD is niet rotatoir, maar horizontaal. In het algemeen is de latentieperiode korter en is de duur van de nystagmus langer dan bij een canalolithiasis van het posterieure kanaal. De richting van de nystagmus varieert: bij canalolithiasis is de nystagmus geotroop en uitputbaar, bij cupulolithiasis apogeotroop en persisterend (Tabel 1).
Tabel 1. BPPD en nystagmus
| Type BPPD | Nystagmus |
| canalolithiasis van het posterieure kanaal | verticaal (upbeat), rotatoir, geotroop |
| canalolithiasis van het horizontale kanaal | horizontaal, geotroop |
| cupulolithiasis van het horizontale kanaal | horizontaal, apogeotroop |
| canalolithiasis van het anterieure kanaal | verticaal (downbeat), rotatoir, apogeotroop |
Behandeling
Canalolithiasis van het posterieure kanaal wordt behandeld met een zogenaamde canalithrepositiemanoeuvre. Hierbij wordt het hoofd zodanig geroteerd dat de clot uit het kanaal terug in de utriculus valt. De meest bekende manoeuvres zijn die volgens Epley en Semont. De Epleymanoeuvre voor behandeling van canalolithiasis van het rechter posterieure kanaal is afgebeeld in figuur 1. De eerste stap van de Epleymanoeuvre is identiek aan de Dix-Hallpikemanoeuvre. De tweede stap omvat beweging van het hoofd naar de contralaterale (niet-aangedane) zijde. Vervolgens rolt de patiënt op zijn zij naar de niet-aangedane zijde met het hoofd naar de grond gericht. Bij de laatste stap komt de patiënt voorzichtig overeind. Bij iedere stap wordt gewacht tot de duizeligheid en nystagmus verdwenen zijn voordat over wordt gegaan tot de volgende stap. Elke positie wordt ca. 1 minuut aangehouden. De Epleymanoeuvre is uiterst effectief (90% successrate), maar moet soms enkele malen worden herhaald.
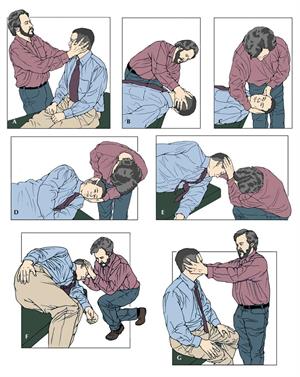
Figuur 1
Canalolithiasis (en cupulolithiasis) van het horizontale kanaal kan worden behandeld met de barbecuemanoeuvre volgens Lempert. De patiënt draait hierbij het hoofd in liggende positie in 3 stappen 270º in de richting van de niet-aangedane zijde. Bij cupulolithiasis wordt deze manoeuvre voorafgegaan door mastoïdvibratie of hoofdschudden.
Voor canalolithiasis van het anterieure kanaal is geen bevredigende therapie voor handen.
Een alternatief voor de bevrijdingsmanoeuvres vormen de bekende habituatie-oefeningen volgens Brandt-Daroff. Het effect van deze therapie is waarschijnlijk dat door herhaalde bewegingen clotvorming wordt tegengegaan en otoconia die vastzitten aan de cupula loskomen. Tevens zullen door herhaalde beweging adaptatie- en compensatiemechanismen van de hersenen in werking treden.
Tabel 2. Therapie BPPD
| Type BPPD | Therapie |
| canalolithiasis posterieure kanaal | Epleymanoeuvre/ Semontmanoeuvre |
| canalolithiasis horizontale kanaal | Barbecuemanoeuvre vlgs. Lempert |
| cupulolithiasis horizontale kanaal | Barbecuemanoeuvre vlgs. Lempert |
Bij een therapieresistente positioneringsnystagmus dient nader onderzoek (MRI) plaats te vinden om centrale pathologie uit te sluiten. Ook een nystagmus die niet gepaard gaat met duizeligheid is suspect voor centrale pathologie.
Literatuur:
1. Bronstein, AM, Lempert, T. Dizziness. A Practical Approach to Diagnosis and Management. Cambridge University Press, 2007 (hoofdstuk 5: Positional vertigo).
2. Bhattacharyya, N. et al. (2008) Clinical practice guideline: Benign paroxysmal positional vertigo. Otolaryngol-HNS 139 : S47-S81.
3. Fife, TD et al. (2008) Practice parameter: Therapies for benign paroxysmal positional vertigo (an evidence-based review). Neurology 70: 2067-2074.
4. Haybach, PJ. BPPV: What You Need to Know. Te bestellen via de website van de Vestibular Disorders Association (VEDA): www.vestibular.org